| BLEFAROPLASTICA | PTOSI PALPEBRALE | LIFTING MALARE VISO | LIFTING SOPRACCIGLIO |
Si definisce come ptosi palpebrale un anomalo abbassamento della palpebra superiore. I muscoli deputati all’elevazione della palpebra superiore sono: l’elevatore della palpebra superiore, innervato dal nervo oculomotore che è anche responsabile della maggior parte dei movimenti dell’occhio, ed il muscolo tarsale superiore o muscolo di Muller, innervato dal sistema simpatico che è in grado di produrre un’elevazione di 1-2 mm.
La chiusura delle palpebre è possibile grazie all’azione del muscolo orbicolare, innervato dal nervo faciale o VII° nervo cranico. Dal bilanciamento di tutte queste azioni muscolari deriva la posizione finale delle palpebre.
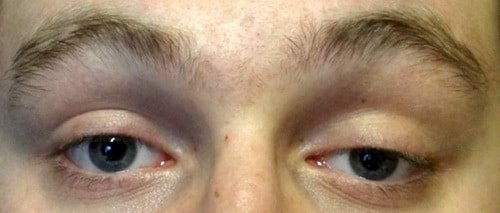
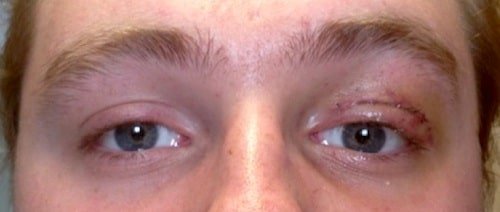
Quando un paziente è affetto da ptosi palpebrale la prima cosa da stabilire è se è presente dalla nascita (cioè congenita) oppure se è comparsa con il tempo (cioè acquisita).
Si tratta di una distinzione fondamentale per una corretta prognosi e non è sempre così semplice da stabilire. Vecchie fotografie del paziente possono aiutare l’oculista nell’identificare la tipologia di ptosi.
Ptosi palpebrale miogena (di origine muscolare)
A questo gruppo appartengono tutti quei disordini che riducono o eliminano la funzione del muscolo elevatore della palpebra superiore in seguito a malformazione e/o sviluppo incompleto, distrofia, degenerazione o qualsiasi tipo di insulto traumatico. La ptosi palpebrale congenita (presente dalla nascita) fa parte solitamente delle ptosi miogene.
Può essere una ptosi unilaterale o una ptosi bilaterale ed è di solito caratterizzata da una riduzione della funzione del muscolo elevatore, una riduzione della piega palpebrale e incompleta chiusura (lagoftalmo).
La ptosi palpebrale congenita si può ritrovare in molte sindromi e può associarsi con una disfunzione del muscolo retto superiore, ambliopia (mancato sviluppo della vista), astigmatismo e strabismo. Altre cause di ptosi palpebrale miogena includono:
- oftalmoplegia esterna progressiva
- fibrosi congenita
- disordini della giunzione neuromuscolare (come ad esempio la miastenia)
- distrofie muscolari (come la distrofia miotonica)
Di rado un trauma può danneggiare direttamente il muscolo elevatore senza colpire la sua aponeurosi o la sua innervazione.
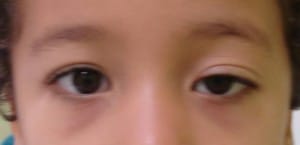
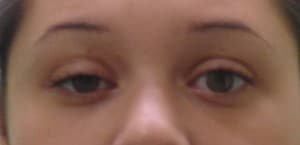
Ptosi palpebrale neurogena (origine nervosa)
Dovuta ad una alterazione dello stimolo nervoso. Tra le cause di ptosi palpebrale neurogena si possono annoverare:
- disfunzioni del III nervo cranico (oculomotore)
- sindrome di Horner (perdita dell’innervazione simpatica del muscolo di Muller)
- fenomeno di Marcus-Gunn (durante la masticazione si assiste ad una retrazione della palpebra ptosica
- botulismo (pupille dilatate, bocca asciutta, paresi flaccida e ptosi
- sclerosi multipla
- emicrania oftalmoplegica.
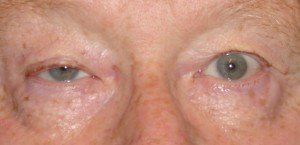
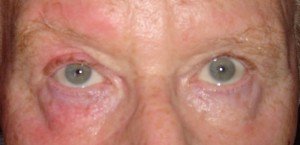
Ptosi aponeurotica (è in genere legata all’età)
È la forma più comune di ptosi palpebrale acquisita, quindi non non presente dalla nascita. Uno stiramento dell’aponeurosi (parte fibrosa) del muscolo elevatore o il distacco della sua inserzione (punto di ancoraggio) sulla palpebra, come si può verificare in seguito all’invecchiamento, ad un trauma o dopo chirurgia oculare, provocano questo tipo di ptosi che è caratterizzata da:
- normale funzione del muscolo elevatore
- profondo solco sopratarsale (occhio scavato)
- la palpebra colpita da ptosi si abbassa più di quella normale nello sguardo verso il basso
Ptosi meccanica (da forze che tirano sulla palpebra)
Alla base di una ptosi meccanica vi possono essere:
- reazioni cicatriziali
- neoformazioni palpebrali
- blefarocalasi.
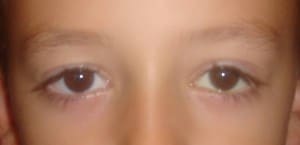
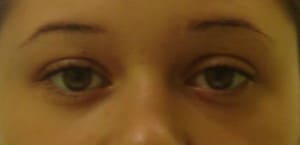
Riconoscere e valutare la ptosi
La diagnosi è clinica e deve tener conto:
- dell’epoca di insorgenza (cioè quando ha fatto la sua comparsa)
- della familiarità (presenza nei parenti)
- della progressione (come è peggiorata nel tempo)
- dell’eventuale presenza contemporanea di altri manifestazioni principalmente neurologiche
- della funzione residua del muscolo elevatore palpebrale
Cura della ptosi palpebrale
La terapia della ptosi è sostanzialmente chirurgica. Le condizioni sistemiche e/o le sindromi congenite associate, qualora presenti, richiedono il trattamento specifico, da effettuarsi in collaborazione con lo specialista più indicato (internista, neurologo, ecc.).
L’abbassamento della palpebra determina una riduzione del campo visivo e nel bambino, nelle prime fasi di sviluppo, può costituire un impedimento allo sviluppo della funzione visiva ed un disagio psicologico. Per questo motivo consiglio l’intervento prima dell’inserimento scolastico.
Chirurgia della ptosi
L’intervento è eseguito in un ambiente sterile (sala operatoria), normalmente in anestesia locale associata o meno ad analgesia (utilizzazione di farmaci per via generale che riducono il dolore e l’ansia) e solo in casi particolari o nell’infanzia in anestesia generale. L’intervento chirurgico ha lo scopo di migliorare la funzionalità della palpebra. È possibile eseguire interventi di:
- rinforzo del muscolo elevatore
- riposizionamento e avanzamento del suo tendine (aponeurosi)
- sospensione (agganciamento) della palpebra al muscolo frontale che può avvenire con materiale autologo (cioè prelevato dal paziente) o eterologo (cioè sintetico, come silicone o Gore-tex).
Le diverse opzioni chirurgiche sono in relazione al tipo di ptosi e al grado di funzionalità del muscolo che eleva la palpebra.
Domande Frequenti sulla Ptosi Palpebrale
- La chirurgia della Ptosi prevede l’anestesia locale o l’anestesia generale?
La chirurgia della ptosi viene eseguita in anestesia locale con una moderata sedazione. Fanno eccezione i casi di ptosi nei bambini che vengono operati in anestesia generale per evitare problemi di scarsa collaborazione del paziente.
- Dovrò passare la notte in ospedale dopo l’operazione?
La chirurgia della ptosi è normalmente eseguita in day surgery e non richiede il pernottamento in struttura. Tuttavia a seconda delle necessità individuali del paziente si può concordare il pernottamento. E’ previsto comunque un controllo il mattino seguente all’operazione.
- Dovrò sospendere la mia terapia anticoagulante-antiaggregante prima dell’operazione?
Sì, la terapia anticoagulante o antiaggregante in atto dovrà essere sospesa prima dell’intervento della ptosi. Questa sospensione avverrà con modalità e tempi ben precisi seguendo un protocollo messo a punto in collaborazione con il medico curante.
- Cosa succede prima della chirurgia della ptosi?
- Visita preoperatoria: prevede un approfondito esame oftalmologico e valutazione della salute generale. Si indagano l’eventuale presenza di allergie, terapie farmacologiche comprese quelle anticoagulanti e antiaggreganti;
- Esame oftalmologico: prevede la misurazione della vista con miglior correzione, la misurazione della pressione intraoculare e l’esame del fondo oculare. La superficie oculare è esaminata per escludere la presenza di occhio secco, blefarite e patologie da malposizione palpebrale. Sono eseguite misurazioni della posizione delle palpebre e delle sopracciglia;
- Fotografie delle palpebre nelle varie posizioni di sguardo come quadro di riferimento preoperatorio e per il confronto con il postoperatorio;
- Descrizione accurata della procedura operatoria della chirurgia della ptosi e risposte ai dubbi e curiosità del paziente.
- Cosa succede dopo la chirurgia della ptosi?
Gli occhi operati sono medicati con garze compressive fredde per ridurre il gonfiore palpebrale e perioculare postoperatorio. Alla dimissione viene consegnato il foglio delle terapie che consisteranno nell’utilizzo di pomate o gel antibiotici, cortisonici e favorenti la cicatrizzazione. Il mattino seguente all’intervento chirurgico il paziente torna alla visita di controllo. Si rimuovono le medicazioni, si verifica lo stato di tenuta delle suture e la posizione palpebrale.
Generalmente in seconda giornata l’edema raggiunge il grado massimo per cui non si riescono ad apprezzare i risultati della della ptosi. E’ frequente una difficoltà a chiudere l’occhio operato con possibile sintomatologia oculare che regredisce con un trattamento lubrificante.
Quali sono i rischi della chirurgia della ptosi?
E’ consegnato un modulo di consenso informato alla chirurgia della ptosi e il chirurgo illustra le possibili complicanze. Alcune complicanze sono molto rare, altre più comuni. E’ importante che il paziente comunichi al proprio chirurgo eventuali dubbi o preoccupazioni in modo che il chirurgo possa tranquillizzare e risolvere ogni dubbio. Chiarito ogni dubbio il paziente può firmare il modulo del consenso informato alla chirurgia della ptosi.
Complicanze gravi sono rare ma possono verificarsi anche nelle mani di chirurghi oculoplastici esperti. Ogni sforzo viene messo in atto per ridurre al minimo il rischio di complicazioni e ogni chirurgo oculoplastico è addestrato per gestire queste complicanze.
- Infezioni: sono estremamente rare dopo intervento di chirurgia della ptosi e questo è dovuto anche alla ricca vascolarizzazione dei tessuti palpebrali. Sono risolvibili con una terapia antibiotica adeguata.
- Secchezza oculare: in alcuni casi la secchezza oculare e la sofferenza corneale si possono manifestare dopo un intervento di chirurgia della ptosi, più frequentemente in soggetti già affetti da secchezza oculare. Tale problema si risolve generalmente da solo, ma necessita talvolta l’uso anche prolungato di lubrificanti oculari.
- Retrazione palpebrale (ipercorrezione della ptosi): spesso si risolve con il massaggio della palpebra verso il basso; se eccessiva è necessario eseguire un ulteriore intervento correttivo.
- Incapacità di chiudere perfettamente l’occhio (lagoftalmo): se di lieve entità è normalmente tollerato con l’uso di pomate lubrificanti e/o lacrime artificiali. Nel caso in cui il lagoftalmo non fosse tollerabile, può essere necessario un ulteriore intervento chirurgico.
- Deiscenza (apertura) di una parte della ferita, per scarsa cicatrizzazione; se ampia è necessario suturare nuovamente la zona.
- Chemosi congiuntivale (scollamento della membrana trasparente che avvolge l’occhio per raccolta di liquido), si risolve spontaneamente nel tempo.
- Cicatrici antiestetiche ed ipertrofiche sono rare nell’intervento di chirurgia della ptosi.
- Iperpigmentazione cutanea, sempre transitoria, talvolta necessita di un uso prolungato di creme schiarenti e di filtri solari.
- Asimmetria del risultato: può essere presente anche in relazione al normale grado di asimmetria che caratterizza molte persone; talvolta può necessitare di un ritocco chirurgico dopo l’intervnto di ptosi palpebrale.

